��Ȍ����̊�{�ƃe�N�j�b�N

- �A�j�}���A�C�P�A�E������������Ή@ �@��
�b��t ���� �`��
��Ȍ����ɂ͔�r�I�����̎�ނ̌���������B���m�ɐf�f��i�߂Ă������߂ɂ́A���ꂼ��̌����̈Ӌ`�𗝉����A���m�ȕ��@�Ŏ��{���Ă����������Ƃ��d�v�ł���B�܂���Ȍ����ɂ͈��̏���������A�a�Ԃɂ���Ă͋֊��̌��������邱�Ƃɂ����ӂ���B
�y1�z��f
���Ƒ���������Ƃ��ė��@���Ă���̂��A�킩��₷�����t�Ŏ��₵�A���m�ɔc������B���Ƒ��͍��E�̊���ԈႦ�Ă��邱�Ƃ������̂ŁA���ۂɊ���w�������Ȃ����f���s���Ɨǂ��B�܂���Ȏ����ɂ����Ă͌���A�N��A�q�X�g���[�Ȃǂ��d�v�Ȑf�f�̃q���g�ƂȂ邱�Ƃ������̂ŁA�\�Ȍ��蒮�悷��B
�y2�z���f

�ዅ�̍��E�Ώ̐��ɒ��ڂ��āA�ᎉ�̗ʂ�F�A���܁A�����z���A�����[���̗L���A�ዅ�̓�����ʒu�A�u���̈ʒu�Ȃǂ𒍈Ӑ[���ώ@����B
�g�勾��p����Ƃ������Č����Ƃ����Ƃ��������߁A�܂������̐^���ʂŘr�̒������x�̋�������ώ@���͂��߁A���X�ɋ߂Â��ďڍׂ��ώ@���Ă����Ƃ悢�B
�y3�z�Њd�u������
| ���̌����ŕ����邱�� | ���o�̗L���i�A���̏ꍇ�ł��A�K���������o�������Ƃ͌���Ȃ��_�ɒ��Ӂj |
|---|
��ł������悤�ȈЊd�h���ɑ��āA�u���������邩�ǂ������݂�B�������E�Ï������ł��ꂼ����{����B
| �Њd�u�������̐_�o�o�H | ���זE �� ���_�o�i�U�j �� ��]���o�� �� ��ʐ_�o�iVII�j |
|---|
��]�玿�����o�H�ł���A�g���ˁh�ł͂Ȃ��g�����h�ł���_�ɒ��ӂ���B���̂��߂��܂�Ɏ��i1-2��������j�ł͗z���������݂��Ȃ��B���ɂ��h����A�ʖт��тɐG���h�����U�z�����Ђ����������߁A�A�N�����Ȃǂ�p���Ă��ǂ��B

�y4�z������p�����O�ƌ���
| ���̌����ŕ����邱�� | �p���̐V�����ǂ�F�f�����A���ʂ̌���������A�O�[�t���A�[��o���A�Ԃǂ����X�E���ᎁA������A�������̃R�[�k�X�A�Ɏq�̏o����ϐ��A�Ԗ������̗L���Ȃǂ�������x���f�ł��� |
|---|

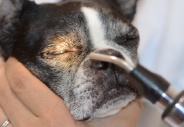
���҂���50cm���x����āA�g�����X�C���~�l�[�^�[��G�O�U�~�l�[�V���������v�Ȃǂ̌�����p���Č����Ꮂ�ɉ����Ċ�ɓ��˂�����B����ɂ�蓾�����ꂩ��̔��ˌ���p���A�ዅ�̓����́i�p���A�O��[�A�����́A�Ɏq�́j�̍����̗L�����ώ@����B�������Ȃ���Γ��E�̓��͈�l�ɖ��邭�Ȃ邪�A������������̕������e�Ɍ�����B
�E�T�M��ɒ[�ɊᎲ������Ă���Z����������A����L�ł͗��ᓯ���ɓO�Ƃ��邽�߁A���E�a�̍��E���̗L���������Ɋm�F���邱�Ƃ��ł���B

�֘A���i
�y5�zῘf����
| ���̌����ŕ����邱�� | �Ԗ��⎋�_�o�A��ʐ_�o�̋@�\�i�z���̏ꍇ�ł��A�K���������o������Ƃ͌���Ȃ��_�ɒ��Ӂj |
|---|
�g�����X�C���~�l�[�^�[��G�O�U�~�l�[�V���������v�A�X���b�g�����v�ȂǍ��P�x�̌������A�Ï������ŏu���Ɋ�ɓ��˂����A�u���������邩�ǂ������݂�B�㓪�t���o��̋���������ɂ����锽�˂ŁA���_�o�iCN II�j�Ɗ�ʐ_�o�iCN VII�j�Ɉˑ�����B
�֘A���i
�y6�z���E�Ό�����
| ���̌����ŕ����邱�� | �Ԗ��⎋�_�o�A����_�o����ʂ̋@�\�i�z���̏ꍇ�ł����o�������ꍇ��A�A���̏ꍇ�ł����o������ꍇ������Ƃ����_�ɒ��Ӂj |
|---|
���E�Ό����˂́AῘf���˂Ɠ��l�̎h���������ۂɐ����闼��̏k�������ł���B���˒����͓���_�o�j���̃G�W���K�[�E�E�F�X�g�t�@���j�ŁA��͂�㓪�t���o��̋�������Ȃ��B����_�o��Ⴢ���ʈޏk�̏ꍇ�Ȃǂ́A���o������ł����Ă��Ό����˂��A���ƂȂ�B
�Ό����˂�����ɔF�߂��邩��Ƃ����Ď��o������Ƃ͌���Ȃ��_�ɒ��ӂ���B
�A�C���X�x�b�g�i������100�j�́A���E�Ό����˂��Ђ���������e�ƂȂ郁���m�v�V���ܗL�_�o�ߍזE�̌��̋z���g���𗘗p���������@��ŁA�����m�v�V���ܗL�_�o�ߍזE���h������F���Ɠ��זE���h���ł��Ȃ��ԐF���ɑ��铵�E�Ό����˂��������邱�ƂŖԖ������Ǝ��_�o�^�����������ȈՓI�Ɋӕʂ��邱�Ƃ��\�ł���A�����̌�������肷��⏕�ƂȂ�B
| ���E�Ό����˂̐_�o�o�H | ���זE�^�����m�v�V���ܗL�_�o�ߍזE �� ���_�o�i�U�j�� �G�W���K�[�E�E�F�X�g�t�@���j �� ����_�o�i�V�j |
|---|
�֘A���i
�y7�z���������������i�O�ᕔ�j
| ���̌����ŕ����邱�� | �ʖшُ�A���ق�p�����ُ̈�A�O�[�t���A�[�E�o���A�����́i���j�E�P�A������A�Ɏq�̕ϐ��Ȃ� |
|---|
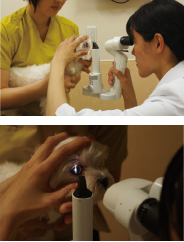
�P�x���ŏ����ɗ}�����J�����ɂāA���فA�p�����A���ʁA�O�[�A�����́A�O���Ɏq�̂܂ł��ώ@����B�}�C�{�[���B�J������ܓ_�̏�ԁA�ʖтُ̈�Ȃǂɂ����ӂ���B
���ɁA�P�x���グ�ăX���b�g����p���āA�p������O���Ɏq�̂܂ł̃X���b�g�����������{����B���ʂ��ꂩ��̔��ˌ��Ŋώ@���锽�A�����@��p����ƁA���ǐV���⍬�����ώ@���₷���B
�֘A���i
�y8�z�ሳ�����i�g�m�x�b�g�j
| ���̌����ŕ����邱�� | �Γ���A�ߓx�̒�ሳ�i�Ԃǂ������A�p�����E�j |
|---|
�b��̈�ŗp�����Ă���ሳ����@��Ƃ��ẮA�������ሳ�v�ł���g�m�x�b�g�ƁA�������ሳ�v�ł���g�m�y������ʓI�ł���B
�g�m�x�b�g�̗��_�́A�_�ᖃ����K�v�Ƃ��Ȃ����Ƃ�A�v���[�u�����������ߊp���a�ς�����ꍇ�ł���r�I���肵�₷�����Ƃ���������B�������A�v���[�u��n�ʂƐ��������ɕۂ�����Ԃő��肷�邱�Ƃ��K�v�ł���B
�܂��A�_�ᖃ���O�Ɏ��{����i�ڍׂ�11���Q�Ɓj�B

�֘A���i
�y9�z�܉t����
| ���̌����ŕ����邱�� | �h���C�A�C�̗L�� |
|---|
�܉t�����ɂ́A�V���}�[�e�B�A�[�e�X�g�A�t�F�m�[�����b�h�Ȏ��@�Ȃǂ����邪�A�������Ŏ��{����V���}�[�e�B�A�[�e�X�g��1�@����ʓI�ɗp������B
�֘A���i
�V���}�[�e�B�A�[�e�X�g�iSTT�j

�V���}�[�e�B�A�[�e�X�g�ł́A�������������ق̊O������1/3�̈ʒu�Ɋp���ɂӂ��悤�Ɉʒu�i1�j���āA1���ԑ�����s���i2�j�B
�������͐F�f�����Ă�����̂����茋�ʂ�ǂ݂₷���B
���ɂ����Ă�15mm/min�ȉ��ŗ܉t�����ǂ̋^���ƂȂ邪�A�덷���傫�������ł��邱�Ƃɒ��ӂ���i3�j�B
| STT�l�̕]�� | ||
|---|---|---|
| 5mm/min�ȉ� | 6-10mm/min | 11-14mm/min |
| �d�x�܉t������ | �����x�܉t������ | �����܉t������ |
�V���}�[�e�B�A�e�X�g��1�@�͊p���Ɏh����^������Ԃł̗܉t����ʂ𑪒肷����̂ł���A�P�ɗܑB�@�\�݂̂Ȃ炸�A��\�ʂ���ܑB�Ɏ���_�o�o�H�̋@�\�f���錟���ł��邱�Ƃ�F������K�v������B

������Ɍ덷�������Ȃ��悤�ɁA�ዅ�̐��⌟���p�_���Ȃǂ̎g�p�̑O�Ɏ��{����B�������A�V���}�[�e�B�A�[�e�X�g�͊p�����ɑ���N�P��������A�܉t�w�j�ԁiBUT�j�̒l���\�ʂ̐��F�����ς���Ă��܂����߁A���Ԃ��Ƃ��Ȃ�Α��̌��������{��10���ȏソ���Ă�����{����������D�܂����B
���������̃��[�J�[���قȂ�Ƌz��������قȂ邽�߁ASTT�l���قȂ�\��������B�ł��邾��������������p��������悢�B
�t�F�m�[�����b�h�Ȏ��@
�t�F�m�[�����b�h�Ȏ��@�͊ȕւɗ܉t�ʂ𑪒肷��ړI�ŊJ�����ꂽ�����@�ŁA�u�ɂ��Ȃ��Z���ԂŌ����X�������މt�ʂ𑪒�ł�����@�ł���B
�t�F�m�[�����b�h���̐܂�Ȃ����Ă����[�������ٌ����ɑ}�����A15�b�ԑ��肷��B
���ɂ����鐳��͈͂�30-38mm��29.3�}3.45mm�ƕ���Ă���B
�֘A���i
�y10�z���������������i���F�����j
| ���̌����ŕ����邱�� | �p��������Q���ᇂ̗L���A�h���C�A�C�̗L�� |
|---|
��Ȃɂ����鐶�̐��F�����ɂ́A�t���I���Z�C���A���[�Y�x���K���A���T�~���O���[������������B
�t���I���Z�C���@

�R�o���g�u���[�t�B���^���Ńt���I���Z�C���̐��F����]������B
�t���I���Z�C�����F�ł͊p�����������F����邽�߁A�\�w������[�w���̊p����ᇂ�f�f�ł���B�������f�X�����Ɏ����ᇂł͊p�������͏������邽�߁A���F����Ȃ��Ȃ�B
�t���I���Z�C�����F�ł́A�����H������������A�l�H�܉t�_���Ȃǂ��������ɓH�����A�]���Ȑ������R�b�g���Ȃǂŋz�����Ă���A�������̐�[���킸���ɉ����ق̗܉t���j�X�J�X�ɂ��āA����u�������Ċp�����S�̂���F���A�R�o���g�u���[�t�B���^�[��ʂ������Ŋώ@����B
���������ׂ������Ďg�p����ƁA���F�t���ߏ�ɂȂ�ɂ����B
�܉t�w�j�ԁiBUT�j�́A���F�t�_���ɐ���u�ڂ����ė܉t�w�Ƀt���I���Z�C�����F���L���点����ɋ����I�ɊJ�ق����A�܉t�w���j��ăh���C�X�|�b�g���o������܂ł̎��Ԃ𑪒肵�ĕ]������B�����������ċq�ϐ������錟���Ƃ͂������A���킩�Z�k���̔��f�͌��҂̎�ςɂ��Ƃ��낪�傫���B
�V���}�[�e�B�A�[�e�X�g���{��́A���������ڐG���Ă������ʂɂ�����BUT�̒Z�k��̐��F�z���������F�߂��邽�߁A���̉��߂ɂ͒��ӂ��K�v�ł���B
| BUT�l�̕]�� | |
|---|---|
| �h���C�X�|�b�g�o���܂ł̎��� | �]�� |
| 20�b�ȏ� | ���팢 |
| 5�b�ȉ� | ���`�����R���i�����^�h���C�A�C�j |
���[�Y�x���K���@�E���T�~���O���[���@
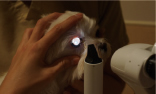
���F���Ń��[�Y�x���K���̐��F����]������B
���[�Y�x���K�����F��T�~���O���[�����F�ł̓��`�������������זE�����F����邽�߁A�p�����̏���Q����ԏ����̒i�K�ł�]�����邱�Ƃ��ł���B
���[�Y�x���K�����F�͎h����������A�l��ɂ����Ă̓��T�~���O���[���ő�p�������B
���[�Y�x���K�����F�́A�C�O�ɂ͎s�̂̎��������̔�����Ă��邪���{�����ł̓���͍���ł���B
�M�҂́A1%�t���I���Z�C����1%���[�Y�x���K�������t���쐬���A�}�C�N���s�y�b�g�ɂ�2��l�_�Ⴗ����@��p���Ă���B
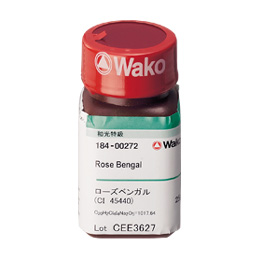
�쐬���@�́A�����H����45ml��10%�t���I���T�C�g�Ò�500mg�i���{�A���R���j��5ml�����A���[�Y�x���K��500mg�iWAKO184-00272�j��n�����������̂�0.2��m�̃t�B���^�[��p���Ėŋۂ��A�V�����W�ɕ������Ďg�p����B
�⏊��3�����͕ۑ��\�ł���B

�֘A���i
�y11�z�_�ᖃ��
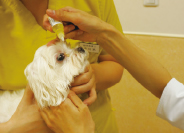
�g�m�y����p�����ሳ����A�����g�����A���p�����Ȃǂ����{����ꍇ�́A�I�L�V�u�v���J�C���i�x�m�L�V�[���Ȃǁj�œ_�ᖃ��������B
�֘A���i
�y12�z�ሳ�����i�g�m�y���j
| ���̌����ŕ����邱�� | �Γ���A�ߓx�̒�ሳ�i�Ԃǂ������A�p�����E�j |
|---|
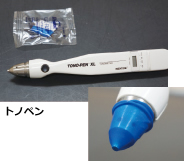
�g�m�y���ɂ��ሳ����ɂ͓_�ᖃ�����K�v�����A�ǂ̂悤�ȕ����ł��p���ɐ����Ɉ����ł���Α��肪�\�ŁA�p����Ȃlj���ʂ̏�Ԃł�����ł���B
�ሳ���茋�ʂɂ́A�N��A�̈ʂ�ے���@�A������@�A�i��A���ÂȂǂ��e������B
�N��オ��ɂ�ሳ�͒ቺ�X���ƂȂ�B���팢�ł͓�����w���ɂ����p���͊ሳ���Ⴍ�Ȃ�B�������Ɍz�������͂������ے肵����A�����ɊJ�Ⴓ�����肷��ƁA���ꂾ���Ŋሳ��10mmHg���x�㏸����Ƃ������Ƃɏ\�����ӂ���B
�܂��Γ���̑f�������錢��␅���̈��E�P�Ǘ�ł́A�U����Ɋሳ���}�㏸����ꍇ������̂ŁA�U������������ꍇ�͂��̑O��ŕK���ሳ�𑪒肷�邱�Ƃ�Y��Ă͂Ȃ�Ȃ��B
�ሳ����́A�����[�����N�����Ă����ł͕K�{�̌����Ƃ��ׂ��ł���B�ሳ�㏸���������Č������ƌ�f����ƁA�����̊ԂɊ��S�Ɏ������Ă��܂��B�ዅ���傫���Ȃ�������A�p������d�x�ɂȂ��Ă���ł́A�������łɎ��o�\���̂Ȃ������Γ���ɂȂ��Ă���\���������A���̎��_�ł悤�₭�ሳ��������Ă����܂�Ӗ��������B
����ɂ����ƁA�Γ���ǂ���O�̒i�K����ሳ�̃��j�^�[�����{���������ǂ��ꍇ������B�Γ���D������ŁA���ɂ��łɕЊႪ�������Γ���ǂ��Ă���ꍇ�A�c���Ă����̊ሳ�͂ł��邾���p�ɂɃ��j�^�[���邱�Ƃ����߂���B���Ƃ��Ƃ̊ሳ��10mmHg���x�ł������̂ɁA���j�^�[�����Ă�����20mmHg�O��܂ŏ㏸���Ă���P�[�X�Ȃǂł́A���̎��_�ł̊ሳ�͈�ʓI�ɂ�������͈͓��ł������Ƃ��Ă��A���łɗΓ���̏����ƂȂ��Ă���Ƃ�����B���̎��_�ŗΓ��Ꭱ�Â��������ׂ��ł���B�ሳ����́A�g�Γ�����m�F������́h�Ƃ������g�Γ���𑁊�����������́h�Ƒ����A���p�ɂɑ�������{���ė~�����B
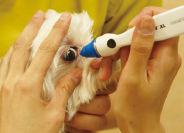
��[���p���Ɍy���G��đ��肷��B
�֘A���i
�y13�z���p����
| ���̌����ŕ����邱�� | ���p�̊J����������Ցшٌ`���̗L���A���ǍזE�Ȃǂ̐Z���̗L�� |
|---|

�P�b�y�����p����S�[���h�}�������p����p���A��������������J�����ȂǂŊώ@�E�L�^����B
�P�b�y�^�����Y�͒��ڌ^���p���ł���A�ዅ�̉��̕�����ώ@����B
�S�[���h�}���^�����Y�͊Ԑڌ^���p���ł���A�ዅ�̐��ʂ��甽�ˋ��ɉf����p���ώ@����B�p���ƃ����Y�̊ԂɃX�R�s�]����p���A�C�A������Ȃ��悤�ɖ���������B
�y14�z�זE�f
| ���̌����ŕ����邱�� | �Z���זE�̗ʂ��ށA�ۂ̗ʂƌ`�ԂȂ� |
|---|
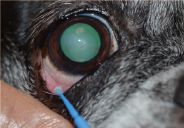
�a�ϕ����C�߂���悤�ɃT���v�����O����B
�K�v�ɉ����Ċp������}�C�{�[���B�J�����A���قȂǂ̍זE�f�����{����B
��\�ʂ̃T���v�����O�ɂ̓}�C�N���u���V��p����ƁA�ۑ���Ԃ̗ǂ���ԂōזE���̎�ł���B
�֘A���i
�y15�z�����g����
| ���̌����ŕ����邱�� | �ዅ�����\�����̑傫������݁A�����̒E�P��j�X�A�����ᎁA�Ɏq�̕ϐ��A�Ԗ������A���|�̎�ᎂ̗L���Ȃ� |
|---|
�p�������┒����A�o���ȂǂŊ���������ł��Ȃ��ꍇ�̊ዅ���\���̕]����A���|�̕a�ς�]������ړI�ŗp������B
�ʏ��10MHz�ȏ�̃��j�A�v���[�u���p������B�h���̏��Ȃ��[���[��p���Ē��ڊp���Ƀv���[�u�����Ă邩�A�p�������`���Z�����[�X�i�X�R�s�]���Ȃǁj�ŕی삵����ŃG�R�[�[���[�������J�o�[�����ăv���[�u���p���ɂ��Ă���@���p������B
�v���[�u�Ŋp�����������Ȃ��悤�ɗ��҂̊Ԃɂ͋������Ƃ�A�p���ɘc�݂������Ȃ��悤�ɂ���B
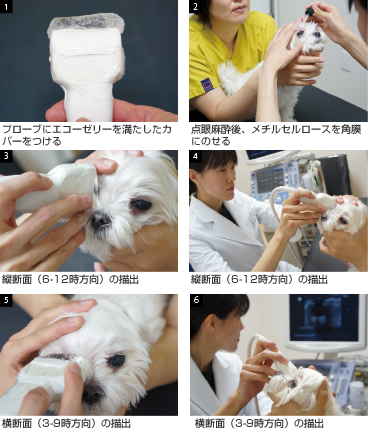
�֘A���i
�y16�z�U�����u
�ሳ�㏸�␅���̒E�P���Ȃ����Ƃ��m�F���A�g���s�J�~�h����уt�F�j���t�������_�����܁i�~�h����P�j��p���ĎU��������B
�֘A���i
�y17�z���������������i��ᕔ�j
| ���̌����ŕ����邱�� | ������A�����̈��E�P�A�Ɏq�̕ϐ��Ȃ� |
|---|
�U����́A�O���Ɏq�̂܂Ŋώ@���\�ł���B�����̐ԓ����t�߂̍����∟�E�P�Ȃǂ̕a�ςɂ����ӂ��Ċώ@����B
�y18�z��ꌟ��
| ���̌����ŕ����邱�� | �Ԗ������A�Ԗ��ϐ��ǁE�ٌ`���A�Ԗ����_�o���A�Γ��ᐫ���_�o�ǂȂ� |
|---|
�������A�p���I�v�e�B�b�N�A�|�����ƃ����Y�Ȃǂɂ��ώ@����B
��������ꌟ��

�r�̒������x���ꂽ��Ԃł̂���������ዅ�̂قڐ��ʂ��ώ@���A��ꔽ�˂�������ꏊ��T���B���̂܂ܐڋ߂���ꂪ�ώ@�ł����Ƃ���Ō��ዾ�̉�]�Ղ��ăs���g���͂����肷��ʒu�ɂ���B�i�����j
���삪�������g�嗦�͍������߁A���_�o�������ڍׂɊώ@����ꍇ�ȂǂɗL���ł���B
�k�����Ă����Ԃł͊��̊ώ@��������߁A�K�ȎU�����u�i�ڍׂ� 16 ���Q�Ɓj���K�v�ɂȂ�B

�֘A���i
�p���I�v�e�B�b�N���ዾ��ꌟ��
�������ɔ�ז�5�{�̎���ł̊ώ@���\�ł���B
�|�����̌�����p���Ă��邪�A�����@�͒�������ꌟ���Ɠ��l�ŁA�����鑜�������ł���B
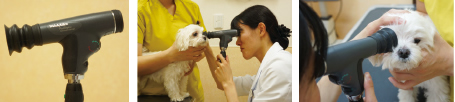
�|������ꌟ���i�P��^�o��j
���P��@

�P��@�ł́A�O�Ɩ@�i�ڍׂ� 4 ���Q�Ɓj�ɂ���ꂩ��̔��ˌ�����Ԃ��ێ����A�Ꮂ�ɐ����ɂȂ�悤�Ƀ����Y��}�����邱�ƂŊ����ώ@���邱�Ƃ��ł���B
�P�ጟ���ɂȂ邽�ߗ��̎��͂ł����A�|�������ł��邽�ߏ㉺���E�����]�������i�|���j�ƂȂ邱�Ƃɒ��ӂ���B
���o��@

�o��@�ł͑o��|������p���A���𗧑̎����邱�Ƃ��ł���B�i�|���j
�������|�����ɓ�������Ă��邽�߃����Y�������Ȃ����̎肪�t���[�ƂȂ�A�܂Ԃ����J�����ƂȂǂɎg�p�ł��邽�߂��ώ@�����₷���B�܂���������r�f�I���j�^�[�t���̂��̂�p���邱�ƂŁA���Ƒ��⌤�C��ƃ��A���^�C���Ɋ�ꑜ�����L���邱�Ƃ��ł���B
�|������ꌟ���ł́A�������W�I�v�g���̃����Y��p����Ƃ��g�傳�ꂽ���������邪�A���삪�����A�ώ@������Ȃ�B
�ʏ�̊ώ@�ɂ�20D�������̓p�����`�m2.2�Ȃǂ��p�����邪�A���_�o�������g�債�Ċώ@�������ꍇ�Ȃǂ�15D�̃����Y�A�Ԗ��̕Ӊ������ώ@�������ꍇ�⏬���E�̏ꍇ��28D��30D�Ȃǂ̃����Y���K���Ă���B
�֘A���i
�y19�z�ሳ����
| ���̌����ŕ����邱�� | ���������̗Γ��� |
|---|
�U����Ɋሳ���㏸����ꍇ�����邽�߁A�Γ���̃��X�N������Ǘ�ł͕K���ēx�ሳ�𑪒肷��B
������
��Ȍ����ɂ����ẮA�K�Ȋ���p���ēK�ȕ��@�Ŏ��{���邱�Ƃ��d�v�ƂȂ邽�߁A�͂��߂͊�Ȍ������K�ȂǂŐ����ȕ��@���K������Ƃ悢�B���������Ȍ����̒B�l�ɂȂ邽�߂̃R�c�́A�g�K����芵���h�ł���B��Ɉُ킪����ǗႾ���łȂ��A�S�Ă̏Ǘ�Ɏ��{����g�̌����Ɋ�Ȍ�����g�ݓ��ꂽ��A�ϋɓI�ɃA�C�`�F�b�N�����{���邱�Ƃ������߂���B
����ɂ���Ȍ������X���[�Y�ɍs�����Ƃ��\�ƂȂ�A�܂������̐��폊����m�邱�Ƃňُ폊���ɋC�����₷���Ȃ邽�߁A��Ȏ����𑁊��ɔ������Ď��ÂɂȂ��邱�Ƃ��\�ƂȂ�ł��낤�B











![�]�[���N�C�b�N�i�t�F�m�[�����b�h���j](../../images/goods/100216/100216_i.jpg)